Kutatási cikkek
Erythema nodosum: A legelterjedtebb okok azoknál a betegeknél, akiket kórházba szállítottak tanulmányozás céljából, és ajánlások a diagnózisra
Nodosum erythema. 91 kórházi beteg elemzése
Pablo Varas 1, Andrea Antúnez-Lay a, José Miguel Bernucci 1, Laura Cossio 2, Sergio González 3, Gonzalo Eymin 1
1 Orvosi Osztály. A Pontificia Universidad Católica de Chile Orvostudományi Karának Orvostudományi Kara.
2 Bőrgyógyászati Osztály. Orvostudományi Kar, Pontificia Universidad Católica de Chile Orvostudományi Kar.
3 Kóros Anatómia Tanszék. A Pontificia Universidad Católica de Chile Orvostudományi Karának Orvostudományi Kara.
egy orvosi gyakornok Orvostudományi Kar, Pontificia Universidad Católica de Chile Orvostudományi Kar.
Kulcsszavak: Nodosum erythema; Gyulladásos bélbetegségek; Szarkoidózis; Streptococcus fertőzések; Tuberkulózis.
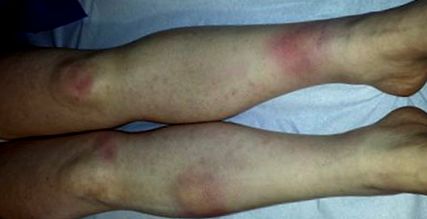
1. ábra Erythema nodosum.
Anyagok és metódusok
15 és év feletti betegek retrospektív vizsgálata erythema nodosum diagnózisával, amelyet 2002 és 2012 között kezeltek a Clínico de la Pontificia Universidad Católica de Chile Kórház Belgyógyászati Szolgálatán. A betegeket intézményünk kórházi mentesítési nyilvántartásából és a Klinikai Kórház Patológiai Anatómiai Osztályának biopsziás nyilvántartásából nyertük. Az intézményi etikai bizottság jóváhagyta, és a tájékozott beleegyezés kiadását engedélyezték, tekintettel a vizsgálat megfigyelési jellegére és arra, hogy az azonosítókat az adatok kinyerése után megsemmisítették (a fényképezett betegetől kértek hozzájárulást). Felülvizsgálták a klinikai feljegyzéseket, a vérvizsgálati rendszereket és a radiológiát (papír vagy elektronikus). Demográfiai adatokat, klinikai jellemzőket, laboratóriumi vizsgálatokat, képeket, biopsziás eredményeket (ha vannak) és a jelzett kezdeti kezelést kaptunk. Az EN diagnózisát klinikai kritériumok alapján, vagy kompatibilis szövettani vizsgálatok alapján állapították meg, ha rendelkezésre állnak. Az etiológiákat a következő kritériumok szerint határozták meg:
Streptococcus utáni (PS): A NE-t megelőző 6 héten belüli pharyngotonsillitis vagy lágyrész-fertőzés klinikai képe, valamint megemelkedett anti-streptolizin O (ASO) titerek; Ezenkívül valószínű állapotként az ASO-val (-) leírt klinikai állapotot határozták meg az antibiotikumok korábbi alkalmazása kapcsán, vagy magas ASO-titereket a jelentett streptococcus fertőzés tünetei nélkül. .
Tuberkulózis (TB): 10 mm-nél nagyobb tuberkulin teszt (PPD) jelenlétében vagy kenetmikroszkópia vagy Koch-tenyészet jelenléte vagy pozitív molekuláris biológiai technikával történő meghatározás. Az aktív TB-t vagy a látens TB-t a klinikailag aktív fertőzés bizonyítékai alapján határozták meg.
Egyéb fertőzések: Meghatározásuk a szerológiai markerek vagy a mikroorganizmus-kultúra jelenléte, ideértve a keresést is Mycoplasma pneumoniae, Bartonella henselae, Ebstein Barr vírus, citomegalovírus, emberi immunhiányos vírus, hepatitis B és C vírus.
Szarkoidózis: Kompatibilis szövetbiopsziával végzett klinikai-radiológiai kép jelenléte alapján határoztuk meg.
Behçet-kór: Klinikai kép a Behetéz-betegség Nemzetközi Tanulmányi Csoportja tizenegy .
Gyulladásos bélbetegség: Kompatibilis endoszkópos klinikai kép és megerősítő biopszia.
Egyéb autoimmun betegségek: klinikai és szerológiai kritériumok szerint.
Kábítószerek: Az EN képet megelőző 3 hónapon belül kezdődik. Közülük: antibiotikumok (hangsúly a penicillinekre és a szulfára), nem szteroid gyulladáscsökkentők, orális fogamzásgátlók, hormonpótló terápia, paracetamol, protonpumpa-gátlók, többek között.
Idiopátiás okként meghatározták mindazokat az eseteket, amelyek etiológiai vizsgálata negatív volt, minimális tanulmánynak tekintve: kórtörténet és fizikális vizsgálat az EN ismert okainak keresésére, gyógyszerek, TBC, ASO és mellkasi kép vizsgálata (radiográfia vagy számítógépes tomográfia).
A laboratóriumi vizsgálatot elvégezték, beleértve a hemogramot, az eritrocita szedimentációs sebességet (HSV), a C-reaktív fehérjét (CRP), az autoimmun és vírusos szerológiákat, az ASO és a PPD szintjét, a képalkotó vizsgálatokat, például a mellkas röntgenét és a komputertomográfiát, ha rendelkezésre állnak. Ezenkívül rögzítették az akut állapotban alkalmazott kezelést.
Ezt a tanulmányt egyetemünk Orvostudományi Karának Orvostudományi Kutatóközpontjának Etikai Bizottsága hagyta jóvá.
Statisztikai elemzés
A kategorikus változókat százalékokban és folyamatos változókban fejeztük ki átlagokkal és szórással (SD), kicsi n esetén a mediánt fejeztük ki a kellően jelzett átlag helyett. A folyamatos változók elemzését nem-parametrikus teszttel végeztük, figyelembe véve populációnk normális eloszlásának kétségeit a Mann Whitney módszerrel, annak érdekében, hogy megfigyelhessük az NE idiopátiás és szekunder eseteinek gyulladásos paraméterekhez viszonyított különbségeit. Ebben az esetben egy p-érték
1. táblázat: Az NE demográfiai jellemzői és okai elválasztva idiopátiás és másodlagos okoktól.
A 27 ASO-val (+) járó eset közül két megerősített szarkoidózis és egy fertőzés Mycoplasma pneumoniae.
A vizsgált populáció jellemzőit, etiológiai megoszlását (szekunder vs idiopátiás) és a megjelenés szezonalitását az 1. táblázat, illetve a 2. ábra részletezi. Az okelemzésen belül különbségeket állapítottak meg a gyulladásos paraméterek (leukocytosis, HSV és CRP) értékeiben (2. táblázat), kiemelve, hogy a másodlagos esetekben szignifikánsan magasabb volt a HSV és a leukocytosis értéke, mint az idiopátiás esetekben (p
2. ábra Szezonalitás.
A fertőző és autoimmun etiológiák laboratóriumi vizsgálatát a 3A., Illetve a 3B. Táblázat részletezi.
3A. Táblázat Fertőző etiológiai vizsgálat
3B. Táblázat. Autoimmun etiológiai vizsgálat
3. ábra. Gyulladásos paraméterek. Az EN idiopátiás és másodlagos etiológiája közötti különbségek. Az átlag átlagértékét és standard hibáját fejezzük ki.
A kezelést illetően a másodlagos ok eseteit az azonosított etiológia szerint kezelték, a fertőző eredetűeket antibiotikumokkal kezelték, ideértve az anti-TB kezelés megkezdését vagy a kemoprofilaxist a megfelelő 6 esetben. Empirikus antibiotikus kezelést 7 idiopátiás betegnél végeztek. A farmakológiai kezelés főként nem szteroid gyulladáscsökkentők (56,9%), paracetamol (39,5%), kálium-jodid (11,6%), opioidok (4,3%), orális kortikoszteroidok (33,7%), kolhicin (4,3%) fájdalomcsillapításából állt. . Az egyik beteg pentoxifillint és egy másik azatriopint kapott.
Nyilvántartásainkban nem lehetett biztosan megállapítani az NE megismétlődésének százalékos arányát vagy az állapot feloldásához szükséges időt.
Az autoimmun okok csoportjában a szarkoidózis, mint más jelentésekben is, túlsúlyos helyet foglal el, amelyet Behçet-kór és gyulladásos bélbetegség képei követnek, és nyilvántartásainkban kiemelik a vegyes kötőszöveti betegség képének megjelenését, a másik fiatalkori rheumatoid arthritis és átfedési szindróma autoimmun hepatitis és primer biliaris cirrhosis, az irodalomban leírt asszociációk .
A laboratórium kapcsán érdekes megjegyezni, hogy a gyulladásos paraméterek, mint például a leukocytosis és a HSV, másodlagos esetekben szignifikánsan magasabbak, mint az idiopátiás esetekben, anélkül, hogy ezekben szignifikáns különbségeket találnánk a különböző másodlagos okok között. A CRP szintekben nem észleltek szignifikáns különbségeket.
Figyelembe véve a jelen tanulmányban elért eredményeket, a fertőző okok továbbra is a leggyakoribbak populációnkban, ezért javasoljuk, hogy az első vizsgálat tartalmazzon vérképet, HSV, ASO titereket, PPD-t, mellkasi röntgenfelvételt, és ha releváns szerológiának tartják mert Mycoplasma pneumoniae, Bartonella henselae, stb. Tekintettel arra, hogy az immunrendszer betegségei a gyakoriság szerint a második helyen állnak, ésszerűnek tűnik autoimmun szerológia igénylése azokban az esetekben, amikor a klinika javasolja ezt, és nincs gyanú fertőző okra. Szövettani vizsgálatra továbbra is csak atipikus klinikai megjelenés esetén van szükség.
Vizsgálatunk korlátja az a retrospektív jelleg, amely a releváns információk elvesztéséhez vezethetett, például a relapszusról, a drogfogyasztásról (ami csökkentette volna az idiopátiás esetek százalékát) és a betegség időtartamától, valamint hogy a kapott következtetések csak a kórházi környezetre lehet extrapolálni. Másrészt az EN-ben nem minden esetben diagnosztizáltak biopsziát (ami diagnosztikai pontatlanságokhoz vezethetett volna). Mindegyik beteget azonban hatalmas klinikai tapasztalattal rendelkező bőrgyógyászok értékelték, és mivel a fájdalmas erythemás plakk ilyen jellegzetes, alternatív bőr diagnózis hiányában nem valószínű a diagnosztikai hiba.
Az erythema nodosum gyakori állapot, amely széles differenciáldiagnózist állít fel a belgyógyász számára. Az EN etiológiájában a különbségek a többi jelentett sorozattal alapvetően azért vannak, mert kohorszunk kórházi környezetben keletkezett. Így az erythema nodosum gyakori okai, például az orális fogamzásgátlók alkalmazása és a terhesség szinte hiányoztak sorozatunkból. Kórházi környezetünkben az esetek körülbelül egyharmada idiopátiás volt, és a másodlagos esetek többnyire fertőző állapotokkal társultak, a sarcoidosis volt a nem fertőző állapot. Az emelkedett HSV és a leukocytosis jelenléte inkább másodlagos állapotokra utal, mint az idiopátiás. Az EN miatt kórházba kerülő betegek ésszerű kezdeti megközelítése az lenne, ha alapos kórtörténetet és fizikális vizsgálatot, teljes vérképet, HSV, ASO titereket, PPD-t, mellkasi képet végeznének, és ha a klinika szerint ezt relevánsnak tartják, kérjenek más fertőző és immunológiai szerológiák. Nem javasoljuk a hepatitis B, C vagy HIV vírusok szerológiai vizsgálatát, kivéve, ha a klinikai gyanú magas.
Hivatkozások
1. Requena L, Sánchez E. Erythema Nodosum. Sem Cutan Med Surg 2007; 26: 114-25. [Linkek]
2. Requena L, Sánchez E. Erythema Nodosum. Dermatol Clin 2008; 26: 425-38. [Linkek]
3. Mana J, Marcoval J. Erythema nodosum. Clin Dermatol 2007; 25: 288-94. [Linkek]
4. García-Porrua C, González-Gay M, Vásquez-Caruncho M, López-Lázaro L, Lueiro M és mtsai. Erythema Nodosum: etiológiai és prediktív tényezők egy meghatározott populációban. Arthritis Rheum 2000; 43: 584-92. [Linkek]
5. Mert A, Kumbasar H, Ozaras R, Erten S, Tasli L és mtsai. Erythema nodosum: 100 eset értékelése. Clin Exp Rheumatol 2007; 25, 563-70. [Linkek]
6. Cribier B, Caille A, Heid E, Grosshans E. Erythema nodosum és a kapcsolódó betegségek. 129 eset tanulmányozása. Int J Dermatol 1998; 37, 667-72. [Linkek]
7. Kakourou T, Drosatou P, Psychou F, Aroni K, Nicolaidou P. Erythema Nodosum gyermekeknél: prospektív tanulmány. J Am Acad Dermatol 2001; 44: 17-21. [Linkek]
8. Schwartz RA, Nervi SJ. Erythema Nodosum: A szisztémás betegség jele. Am Fam orvos 2007; 75: 695-700. [Linkek]
9. Papagrigokari A, Gisondi P, Rosina P, Cannone M, Girolomoni G. Erythema Nodosum: etiológiai tényezők és relapszusok egy retrospektív kohortos vizsgálatban. Eur J Dermatol 2010; 20: 773-7. [Linkek]
10. Amal A, Mamdouh N, Ezz Sahar. Az antistreptolizin O titer az egészségben és a betegségekben: szintek és jelentőség. Pediatr Rep 2012; 4. (1): e8. [Linkek]
11. Behcet betegségének nemzetközi vizsgálati csoportja. A Behcet-kór diagnosztizálásának kritériumai. Lancet 1990; 335: 1078-80. [Linkek]
12. Uçkaya I, Ferry T, Stern R, Ambrosioni J, Gamulin A, Andrey A és mtsai. Használja, ha szérum antistreptolysin O titer az ortopéd fertőzések mikrobiális diagnózisában. IJID 2009. július 13. kötet, 4. szám, 421–4. Oldal. [Linkek]
13. Torinuki W, Funyu T. Felnőtt Still-betegség, amely erythema nodosumként nyilvánul meg. Med Clin (Barc). 1991; 97 (19): 757. [Linkek]
14. Manresa JM, Caballol R, Grau A, Piñas I. Vegyes kötőszöveti betegség és nodosum erythema társulása. Med Clin (Barc) 1991; 97 (19): 757. [Linkek]
15. Grunewald RW, Fiedler GM, Stöckmann F, Schauer A, Müller GA. Szokatlan diagnózis visszatérő ízületi gyulladás, nodosum erythema és arrhythmia esetén. Dtsch Med Wochenschr. 1997; 122 (49): 1516-20. [Linkek]
Levelezés:
Dr. Gonzalo Eymin Lago
UC-Christus Egészségügyi Hálózat Klinikai Kórház
Marcoleta 367., 5. emelet, Santiago, Chile.
Telefon: +562 23543152
2015. május 4-én kapott, 2015. november 11-én fogadta el.
A magazin teljes tartalma, kivéve, ha azonosítják, a Creative Commons Licenc alatt van
Bernarda Morín 488, Providencia,
168. doboz, 55. levél
Santiago, Chile
Tel .: (56-2) 2753 5520
revmedchile@smschile.cl