Tekintse meg az e médiumban megjelent cikkeket és tartalmakat, valamint a tudományos folyóiratok e-összefoglalóit a megjelenés idején
Figyelmeztetéseknek és híreknek köszönhetően mindig tájékozott maradjon
Hozzáférhet exkluzív promóciókhoz az előfizetéseken, az indításokon és az akkreditált tanfolyamokon
Családorvoslás - A SEMERGEN a Spanyol Alapellátási Orvosok Társaságának (SEMERGEN) kommunikációs eszköze abban a küldetésében, hogy elősegítse az alapellátó orvosok kutatását és szakmai hozzáértését az egészség és a lakosság ellátásának javítása érdekében.
Családorvoslás - A SEMERGEN az elsődleges egészségügyi ellátással és a magas színvonalú beteg- és/vagy közösségközpontú ellátással kapcsolatos kérdéseket igyekszik feltárni. Eredeti kutatásokat, módszertanokat és elméleteket, valamint válogatott szisztematikus áttekintéseket teszünk közzé, amelyek a jelenlegi ismereteken alapulnak az új elméletek, módszerek vagy kutatási irányok előmozdítása érdekében.
Családorvoslás - A SEMERGEN egy szakértői lap, amely kiadványpolitikájában egyértelmű és szigorú etikai irányelveket fogadott el, a Kiadványok Bizottságának útmutatásait követve, és amely az elsődleges egészségügyi ellátással és a magas színvonalú ellátással kapcsolatos kérdések azonosítására és megválaszolására törekszik. betegközpontú és közösségközpontú ellátás.
Indexelve:
MedLine/PubMed és SCOPUS
Kövess minket:
A CiteScore a közzétett cikkenként kapott idézetek átlagos számát méri. Olvass tovább
Az SJR egy tekintélyes mutató, amely azon az elképzelésen alapul, hogy az összes idézet nem egyenlő. Az SJR a Google oldalrangjához hasonló algoritmust használ; a publikáció hatásának mennyiségi és minőségi mértéke.
A SNIP lehetővé teszi a különböző tantárgyakból származó folyóiratok hatásának összehasonlítását, korrigálva az idézés valószínűségében a különböző tantárgyak folyóiratai között fennálló különbségeket.
- Összegzés
- Kulcsszavak
- Absztrakt
- Kulcsszavak
- Összegzés
- Kulcsszavak
- Absztrakt
- Kulcsszavak
- Bibliográfia
A pseudomembranosus vastagbélgyulladás a Clostridium difficile által társított hasmenés súlyos szövődménye, amely végzetes lehet. A Clostridium difficile által társított hasmenés kórházi szinten gyakrabban fordul elő, és korábbi antibiotikumok után fordul elő társult kockázati tényezőkkel rendelkező betegeknél, azonban az 1990-es évektől kezdve a közösségben nőtt ennek a betegségnek az előfordulása.
A Clostridium difficile változó intenzitású vastagbélgyulladást okozhat az emésztőrendszeren kívüli szervek részvételéig.
Leírunk egy olyan esetet, amikor egy 89 éves férfit a hasmenés epizódja mutatott gyenge evolúcióval annak ellenére, hogy az anamnézisben korábban antibiotikumokat szedtek.
A pseudomembranosus vastagbélgyulladás a Clostridium difficile okozta hasmenés súlyos szövődménye, amely végzetes lehet. A Clostridium difficile által társított hasmenés gyakoribb a kórházakban, és a korábbi antibiotikum-kezelést követi a kapcsolódó kockázati tényezőkkel rendelkező betegeknél. A 90-es évek óta azonban a betegség előfordulása a közösségben nőtt.
A Clostridium difficile változó intenzitású vastagbélgyulladást okozhat, beleértve a bélen kívüli szervek érintettségét is.
Leírunk egy 89 éves férfi esetét, akinek a kezelés és a korábbi antibiotikum-kezelés ellenére is rossz eredetű hasmenése volt.
A pszeudomembranosus vastagbélgyulladás (PMC) a Clostridium difficile-asszociált hasmenés (DACD) egyik súlyos szövődménye a széles spektrumú antibiotikum-terápiával kezelt betegeknél. A vastagbél gyulladása jellemzi a nekrotikus szövet pszeudomembránjainak megjelenését.
Az elmúlt 20 évben a Clostridium difficile (CD) fertőzés egyre növekvő egészségügyi problémává vált 1. Ez a kórházi hasmenés leggyakoribb oka, ez a kórokozó az antibiotikumok alkalmazásával járó hasmenés 15–20% -ában, a CPM 96–100% -ában van jelen 2 .
Jelenleg a CD-fertőzések incidenciájának növekedésének vagyunk tanúi a kórházon kívül is. Az Egyesült Királyságban végzett tanulmányban ez az előfordulás 100 000 lakosra jutó kevesebb, mint 1 esetről 20/100 000-re nőtt az 1994–2004 közötti időszakban 1 .
Másrészt a becslések szerint a DACD potenciális költsége az európai népességben elérheti az évi 3000 millió eurót, ami a következő 4 évtizedben majdnem megduplázódhat 3 .
Bemutatjuk egy olyan 89 éves férfi esetét, akinek a kórtörténetében magas vérnyomás áll fenn diétásan, pitvarfibrillációval, toxikus pajzsmirigy-adenomával, amely jelenleg eutiroid állapotban van, prosztata adenokarcinómában és különböző műtéteken, különféle patológiák miatt. Rendszeresen antiandrogénekkel, orális antikoagulánsokkal és protonpumpa-gátlókkal kezelte. Az elmúlt évben nem utalt kórházi kezelésre.
A beteg a háziorvosa által beutalt kórházi sürgősségi osztályra fordult hasmenés, 15 napos evolúció, napi 8 folyékony széklet, kis térfogatú, nyálka és vér nélküli, diffúz hasi fájdalommal járó tünetek bemutatása céljából., amely a széklet mellett javult. Hányás és hányás nélküli hányinger és nem hőmérő dysthermás érzés, súly- vagy étvágytalanságról számolt be. Öt nappal a megjelenése előtt amoxicillint/klavulánsavat szedett fogászati fertőzésre. A hasmenés megjelenése előtt az alapellátást kezelő orvosa visszavonta az antibiotikumot, és diétát és loperamidot írt fel. A tünetek tartósan fennállása és a beteg súlyosbodása vezetett az áttételükhöz.
A sürgősségi vizsgálat idején a beteg eszméleténél volt és orientált, afebrilis, hemodinamikailag stabil, megfelelő általános állapota volt, fájdalom, normál színű, száraz nyálkahártya és pozitív hajtás jele volt. A szív auskultációja ritmuszavar volt, a mitral fókuszában szisztolés zörej volt. A has gömb alakú, puha és lenyomható, mély tapintással fájdalmas a mesogastriumban és a bal szárnyban, peritoneális irritáció jelei nélkül és fokozott perisztaltikával.
A vérelemzés során a következő paramétereket találtuk: hematokrit: 47,9%, hemoglobin: 16,3 g/dl, leukociták: 21400 × 1000/ul (neutrofilek 89,5%), a koagulációs vizsgálatban a nemzetközi normalizált arány (INR) index 5,55, Na: 133 mmol/l, K: 3,4 mmol/l, glükóz: 159 mg/dL, GOT: 139 U/L, GPT: 172 U/L.
A hasi röntgen az egész kólikás keretben bőséges gázt mutatott, szintek nélkül. A hasi ultrahanggal a bal vastagbél vastagodott falú, nem specifikus eredetű szegmensét tárták fel.
Figyelembe véve a sürgősségi osztályon végzett vizsgálatok eredményeit, az általános állapotromlást és a beteg gyenge fejlődését, az emésztőszolgálatba való felvételt az akut gastroenteritis diagnózisával határozták meg acenocoumarol és hypertransaminemia túladagolása kapcsán.
Az emésztőrendszerbe történő felvétel után új laboratóriumi vizsgálatot kértek, figyelembe véve a beteg tüneteit, életkorát, kockázati tényezőit és a korábbi antibiotikum-felhasználást; és megkezdték a kezelést szérumterápiával és abszolút étrenddel. A felvételi elemzés során a következő paraméterek emelkedtek ki: CRP: 101 mg/dl, proteinogram: albumin 2,4 g/dl, szerológia hepatitis B és C negatívra, tumor markerek: CA-19,9 14,6 U/ml, karcinoembryoni antigén 5,3 ng/ml, PSA 0,07 ng/ml. A székletvizsgálat gyenge pozitív Clostridium difficile toxint tárt fel.
Ezért az antibiotikumok szedése miatt másodlagos Clostridium difficile (DACD) hasmenéssel kell szembenéznünk.
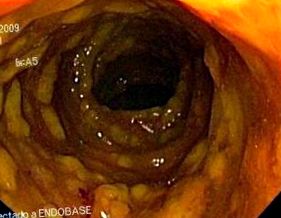
E diagnózis alapján úgy döntöttek, hogy 8 óránként 500 mg metronidazollal kezdenek orálisan. A kezelés után 72 órával a beteg hasmenéssel és hasi fájdalommal maradt fenn, ezért végeztünk rectosigmoidoszkópiát a DACD esetleges súlyos szövődményeinek kizárása érdekében. A teszt megerősítette a pszeudomembranosus vastagbélgyulladással kompatibilis bőséges fehéres és sárgás pszeudomembránok jelenlétét (1. ábra).
Ezen új eredmény ismeretében úgy döntöttek, hogy a probiotikumokat összekapcsolják az orális kezeléssel, és 6 nappal a felvétel után a beteg figyelemre méltó klinikai javulást mutatott.
A váladékozás idején és a Clostridium difficile miatti pseudomembranosus colitis diagnózisával a beteg nem mutatott tüneteket, és a mai napig nem mutatott visszaesést.
A nyugati országokban a kórházi betegeknél a CD a fertőzéses hasmenés leggyakoribb oka (0,8–20%), a közösségben a fertőzések előfordulási gyakorisága az elmúlt évtizedekben részt vevő 1–20/100 000 beteg/év között, mindkettő jelentős növekedésével gyakorisága és súlyossága 2 .
A CD általában a bélflórában szaprofitként található, kórokozó növekedése antibiotikumok szedése után, hajlamos betegeknél fordul elő 4 .
Különböző kockázati tényezők kapcsolódnak a pseudomembranosus vastagbélgyulladás megjelenéséhez (lásd 1. táblázat), amelyek közül a legfontosabb az antibiotikumok korábbi szedése (lásd a 2. táblázatot), a 65 év feletti életkor, a kapcsolódó patológia súlyossága és az immunszuppresszió 2, 5.6 .
Antibiotikumok, amelyek pszeudomembranosus vastagbélgyulladást okozhatnak
Cefalosporinok (3. generáció)
Antineoplasztikus műanyagok (fluorouracil, metotrexát, doxorubicin, ciklofoszfamid)
A pseudomembranosus colitis kockázati tényezői
Korábbi széles spektrumú antibiotikumok bevitele
65 év feletti életkor
Súlyos kapcsolódó patológia
A pseudomembranosus colitis korábbi epizódjai
Hosszan tartó gasztrointesztinális beavatkozások
Protonpumpa-gátlók rendszeres használata
Átültetett szív
A CD-fertőzés nagyon változatos klinikai megnyilvánulásokat okozhat, a tünetmentes hordozó állapotától kezdve (a közösségben 0–3%, kórházi betegeknél 20–35%) a súlyosabb szövődményekig, például: SCLC, toxikus megakolon és fulmináns vastagbélgyulladás 7, 8. A fertőzöttek körülbelül 30% -ánál alakul ki DACD, 3–5% -ban fulmináns vastagbélgyulladás, a többiek tünetmentes hordozókká válnak 2 .
A súlyos formákat gyakrabban figyelik meg súlyos társult patológiában, immunszuppresszióban, korábban súlyos DACD-ben szenvedő betegeknél, valamint a diagnózis és a kezelés késése esetén 2 .
A DACD mortalitása 2–5% között mozog, legyengült betegeknél 10–20% -ra, fulmináns vastagbélgyulladás esetén pedig 30–80% közé 2 .
A DACD klinikai megnyilvánulásain belül a vizes hasmenés a CD-fertőzés kardinális tünete (amely naponta 10-15 alkalommal fordulhat elő), a görcsös hasi fájdalom, az alacsony láz, az émelygés, a hasi feszülés, a kiszáradás és az általános állapot megsértése mellett. 9. .
Mindezek a tünetek nagyobb intenzitással és gyakorisággal jelentkeznek, amikor az egyszerű hasmenéstől a súlyosabb formákig fejlődik. A súlyos formák 20% -a hasmenés nélkül jelentkezhet, például akut has, ileus, szeptikus tünetek és több szervi elégtelenség 2 .
A laboratóriumi vizsgálatok során kiemelkedik a súlyos leukocytosis, a hidroelektrolit rendellenességek, a hipoalbuminémia és a pozitív Clostridium difficile toxin. .
A CPM esetében ezeken a tüneteken túl, rectosigmoidoscopián 2–10 mm közötti pszeudomembránok vannak, amelyek összefolyhatnak, bár a súlyosságtól függően csak az esetek 50% -ában figyelhetők meg (az enyhe esetek 20% -a és a súlyosak csaknem 90% -ában) 2,7. A hasmenéses betegek kezdeti értékelésének tartalmaznia kell a kórtörténet részletes leírását, a tünetek időtartamát, a széklet gyakoriságát és jellemzőit, valamint a kockázati tényezőket. A diagnózis szempontjából fontos információ a láz, amely baktériumok vagy citotoxikus organizmusok, például CD behatolásával járó fertőzésre utal. Fontos feltenni az antibiotikumok közelmúltbeli alkalmazását vagy a DACD-vel közvetlenül összefüggő korábbi kórházi kezeléseket is 10 .
Nincs egyértelmű konszenzus arról, hogy a hasmenés minden esetben elvégezzék-e a székletkultúrákat, mivel nehéz megjósolni az akut hasmenés bakteriális okait, ezt tükrözi a legtöbb jelentésben kapott pozitív székletkultúrák alacsony aránya (1,5–5,6%). ), ajánlott lehetőleg rizikófaktorral vagy súlyos betegségekkel járó betegeknél kérni 10 .
A CD-vel járó hasmenés vizsgálatára a legszélesebb körben alkalmazott laboratóriumi módszer az A, B vagy mindkettő székletében történő kimutatása gyors immunoenzimatikus módszerrel (ELISA). Specifitása 99%, érzékenysége 60-95%, ez egy könnyű, gyors és olcsó teszt, ezért széles körű a forgalma 7 .
A CD szelektív táptalajban történő tenyésztése alacsony specifitással rendelkezik a fertőzés diagnosztizálására (nem tesz különbséget a toxigén és a nem toxigén törzsek között) 7 .
Az endoszkópia javallt a DACD esetleges súlyos szövődményeinek kizárására, mint például pseudomembranosus vastagbélgyulladás toxikus betegeknél vagy gyengén fejlődő betegeknél, ha a vastagbélgyulladásra jellemző pszeudomembránok bebizonyosodtak, nem szükséges 2,9,10 tenyészetet elvégezni .
A kezelést illetően kezdetben az állapotot kiváltó antibiotikumot fel kell függeszteni, az enterális izolációt, az abszolút étrendet és a folyadék pótlását szükség szerint elektrolitokkal, kerülje az antiperisztaltikumokat, mivel nyálkás hasmenés, vér vagy láz esetén súlyos szövődmények, például megakolon fordulhatnak elő mérgező és nekrotizáló enteritis 7,11 .
A DACD enyhe eseteiben az antibiotikum kezelést meg lehet adni vagy nem, mivel egyes esetek általában a kiváltó antibiotikum szuszpenziójával oldódnak meg; a választott kezelés metronidazol 500 milligramm 8 óránként orálisan 14 napig, második lehetőségként orálisan 125 mg vankomicin 6 óránként 14 napig. Mindkettő hasonló megismétlődési arányt mutat, a metronidazol költsége alacsonyabb, 2,7,12,13 .
Súlyos CADAD esetén (életkor> 65 év, láz 38,3 ° C, szérum albumin mg/dl, leukociták> 15 000 sejt/mikroliter, pszeudomembránok endoszkópián és intenzív osztályra történő felvétel szükséges), A választott kezelés vankomicin, mivel a vankomicin gyógyszere jelenleg 97%, szemben a metronidazol vagy mindkettő kombinációjának 76% -ával. .
A kezelésre adott jó válasz ellenére a tünetek az esetek 20% -ában is megismétlődhetnek, általában a kezelés utáni első 2 hétben, ezekben az esetekben a kezelés 4-6 hétig metronidazol vagy vankomicin lenne 12 .
Az antibiotikum-kezelés mellett a probiotikumok is társíthatók, bár egyes tanulmányok esetében nincs meggyőző előnyük, míg egy másik metaanalízis háromféle probiotikumot vizsgált, de csak az egyik bizonyította hatékonyságát a DACD (saccharomyces boulardii) kezelésében 14 .
Az állapot súlyosságától függően egyes betegeknél szükség lehet műtéti beavatkozásra, például toxikus megakolon esetén colectomia 12 .
Súlyos esetekben más alternatív terápiák is léteznek, például intravénás immunglobulin, intrakolonikus antibiotikumok, ioncserélő gyanták, bár ezek közül a kezelések közül sok vita tárgyát képezi 12 .
Összefoglalva: ha gyengén fejlődő hasmenéses epizóddal kell szembenéznünk, különösen az idősebb betegeknél, akiknél korábban antibiotikumot fogyasztottak, valamint a kapcsolódó kockázati tényezőkkel, meg kell vizsgálnunk a DACD lehetőségét, mivel ez komplikációi, például pseudomembranosus vastagbélgyulladás, és így képes legyen megfelelő beavatkozást végrehajtani. Hasonlóképpen el kell kerülnünk az antibiotikumok válogatás nélküli alkalmazását időseknél, mivel ez a népesség nagyobb hajlamot mutat a betegségben szenvedésre.
Összeférhetetlenség
A szerzők kijelentik, hogy nincsenek összeférhetetlenségük.
- Antibiotikumok alkalmazásával járó pseudomembranosus colitis
- Figyelem; n ápolás; a megelőzésben; n és diab lábápolás; Tetőtéri alapellátás
- Ulceratív vastagbélgyulladás - Az emésztőrendszer betegségei - Betegségek - Belgyógyászat alapján
- Kamrai bigeminy összefüggésben; n a fluoxetin Family Medicine alkalmazásával
- A tojás előnyei a gyermekek étrendjében Revista Pediatría y Familia