A Journal of Gastroenterology of Mexico Ez a Mexikói Gasztroenterológiai Szövetség hivatalos szerve. Területei nyitottak az Egyesület tagjai, valamint az orvosi közösség minden olyan tagja előtt, aki érdeklődését fejezi ki a fórum felhasználása érdekében munkájuk publikálásához, a kiadvány szerkesztési politikájának betartásával. A folyóirat fő célja a gasztroenterológia széles területének eredeti műveinek közzététele, valamint naprakész és releváns információk szolgáltatása a szakterületről és a kapcsolódó területekről. A tudományos munkák magukban foglalják a klinikai, endoszkópos, sebészeti, gyermek gasztroenterológiai területeket és a kapcsolódó tudományágakat. A folyóirat spanyol és angol nyelven elfogad eredeti cikkeket, tudományos leveleket, áttekintő cikkeket, klinikai irányelveket, konszenzust, szerkesztői megjegyzéseket, leveleket a szerkesztőknek, rövid közleményeket és klinikai képeket a gasztroenterológiában.
Indexelve:
Nyílt hozzáférésű folyóiratok (DOAJ), Emerging Sources Citation Index (ESCI) de Web of Science, Index Medicus Latinoamericano, Mexikói Orvostudományi Folyóiratok (IMBIOMED), Latindex, PubMed-MEDLINE, Scopus, Mexikói Tudományos Folyóiratok Osztályozási Rendszere és CONACYT Technológia (CRMCyT)
Kövess minket:
A CiteScore a közzétett cikkenként kapott idézetek átlagos számát méri. Olvass tovább
Az SJR egy tekintélyes mutató, amely azon az elképzelésen alapul, hogy az összes idézet nem egyenlő. Az SJR a Google oldalrangjához hasonló algoritmust használ; a publikáció hatásának mennyiségi és minőségi mértéke.
A SNIP lehetővé teszi a különböző tantárgyakból származó folyóiratok hatásának összehasonlítását, korrigálva az idézés valószínűségében a különböző tantárgyak folyóiratai között fennálló különbségeket.
A megszerzett epidermolysis bullosa (EBA) az autoimmun etiológia ritka dermatológiai betegsége, amelyet az epitelium sub-lamina densa-jában található horgonyzó fibrillák egyik fő komponensének, a VII-es kollagénnek az IgG autoantitestek termelése jellemez. 1–5. Klinikailag heterogén betegség, amelyet hólyagok, bulla vagy bulla képződése és erózió jellemez a bőrön vagy a nyálkahártyán, a traumának kitett felületeken, visszahúzható hegek, tapadások és szűkület kialakulását eredményezve. 6 A differenciáldiagnózis során figyelembe kell venni a subepidermalis dermatózist, különösen a bullous pemphigoidot. 7 A patológiai diagnózis a subepidermális hasítást tárja fel, és a közvetlen immunfluoreszcencia (DIF) C3, IgG, IgA vagy IgM lineáris lerakódásokat mutat a dermoepidermális csomópontban. Az auto-antitesteket a hasítás dermális oldalán detektálják közvetett immunfluoreszcenciával (sóval hasított bőr). 5 Az autoantigén (kollagén VII) azonosítása immunblottal végezhető, specifikus antigén (rekombináns kollagén VII) alkalmazásával.
A szakirodalomban közölt ABE-esetek száma nem volt sok. A publikációk elsősorban a súlyos tünetekkel küzdőkre vonatkoznak. 8 Bemutatjuk az EBA megerősített diagnózisát és a nyelőcső pontos szűkületét endoszkóposan sikeresen kezelt beteg esetében, kis átmérőjű csövekkel történő dilatáció alapján, kortikoszteroidok intralesionális injekciójával és a nyelőcső lumenének átmérőjének fenntartásával. tubus nasogastricus.
? Az eset bemutatása
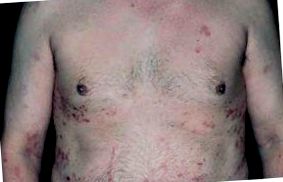
Egy 44 éves kaukázusi férfi bőr- és nyálkahártya-elváltozással, amelyet 15 évvel korábban szerzett epidermolysis bullosa (ABE) diagnosztizáltak (1. ábra). A bőr-nyálkahártya állapotát a São Paulo Egyetem (HCFMUSP-Brazília) Orvostudományi Karának Clínicas Kórházának Dermatológiai Szolgálatán kezelték. Tagadta a bőr-, heg- vagy dermatosis-rendellenességek családi kórtörténetét és a gyermekkori bullous betegség személyes előzményeit.
? 1. ábra Bőrelváltozások.
A kóros vizsgálat kimutatta, hogy kevés neutrofil mellett subepidermális bulla képződik. A közvetlen immunfluoreszcencia folyamatos lineáris homogén lerakódást tárt fel az IgG és C3 komplexek bazális membránjának területén. A közvetett immunfluoreszcencia (IFI) negatív volt. Az indirekt só hasított bőr (SS) technika fluoreszcens lerakódásokat mutatott a hasítás dermális oldalán, megerősítve az EBA klinikai gyanúját (2. ábra).
? 2. ábra: Bőr sóhasadásos közvetlen immunfluoreszcencia (dermális oldali fluoreszcencia): A). Integrált bőr. B). Az epidermisz leválása.
A beteg 80 mg/nap prednizonnal és 100 mg/nap azatioprinnal kezdte a kezelést a bőr remissziójával és szájüregi tünetekkel. Azonban odynophagia és progresszív dysphagia mutatkozott be, amelyekhez felső gasztrointesztinális endoszkópiát kértek, amely beszámolt a tapadások jelenlétéről a hypopharynxben, nyelőcső megközelítés lehetősége nélkül. Jelentős klinikai javulás nélkül elküldték a fül-orr-gége és logopédiai szolgálathoz az adhéziók szakaszára. A beteg a folyadék diszfágia progresszióját és a 18,5 kg-os súlycsökkenést mutatta, amíg el nem érte a 22,5 kg/m 2 testtömeg-indexet. Dinamikus vizsgálatot végeztek a nyelés során, amely mérsékelt diszfágiát mutatott a szilárd anyagokra és a 10 ml-nél nagyobb térfogatokra anélkül, hogy a hipofaringban aktív bullous elváltozásokat találtak volna. A nyelőcső kontrasztanyagával (báriummal) végzett vizsgálat szabálytalan szegmentális szűkületet mutatott a nyelőcső proximális és középső harmadában (3. ábra). Átkerült a HCFMUSP Gastro gastrointestinalis endoszkópos szolgálatába dilatátorokkal végzett endoszkópos kezelésre.
? 3. ábra. A proximális nyelőcső szegmentális szűkületét mutató nyelőcső.
Az eljárást tudatos szedációval hajtották végre, ultravékony berendezés (Olympus N180) alkalmazásával, 5,2 mm-es nyomtávval, lehetővé téve a lágy szájpadlás és a hypopharynx kis tapadásának azonosítását, valamint a fibrotikus híd jelenlétét a a piriformis mélyedés csúcsa, jobb, ugyanaz, amely az endoszkópon való áthaladáskor megtört. A proximális nyelőcsőben, 3 cm-rel a cricopharyngeus alatt, az endoszkóp áthaladásakor koncentrikus, pontos és nem áthaladó szűkületet azonosítottak (4. ábra).
? 4. ábra A nyelőcső szűkületének endoszkópos megjelenése.
Ezzel a helyzettel szembesülve úgy döntöttek, hogy egy teflonvezetővel ellátott katétert (0,035 mm) továbbítanak, amelyet ellenállás nélkül vezettek be a szűkületen keresztül, majd hőre lágyuló szondákkal, Savary-Gilliard modellel tágítottak, 5 mm-es, 7 mm-es kaliberrel. és 9 mm komplikációk nélkül. Az endoszkópos vizsgálat során 6 cm hosszú stenotikus szegmenst azonosítottak, kanyargós úttal, denuded epithelium területeivel. 16-os számú nasogastricus csövet (NGS) helyeztünk el, és egy második dilatációs munkamenetet terveztünk hét nap múlva. Ebben a második endoszkópos vizsgálatban az előző vizsgálathoz képest nagyobb átmérőjű szegmentális szűkületet igazoltak, új dilatációt hajtottak végre 7 mm-től 11 mm-ig terjedő hőre lágyuló próbákkal 40 mg triamcinolon-acetát intralesionális injektálásával és egy új NGS 18-at. helyezett. még hét napig. A harmadik endoszkópos revízió a nyelőcső lumen átmérőjének növekedését mutatta (kb. 10 mm), szövetjavítással, és egy harmadik tágulási szekciót hajtottak végre 9 mm és 11 mm közötti szondákkal, majd 40 mg triamcinolon-acetát intralesionális injektálását mind a négyben kvadránsok, komplikációk nélkül. A beteg tünetmentes maradt, jól elfogadta a szilárd étrendet.
Új kontroll endoszkópos vizsgálatot végeztek az utolsó dilatációs munkamenet után 30 nappal, megfigyelve a korábban leírt szűkület, a szövetek helyreállítási területeinek és a kis méretarányhelyeknek a feloldódását anélkül, hogy azonosítanák a bullous elváltozásokat és lehetővé tennék a 9,8 mm-es endoszkóp átjutását. 5A).
? 5. ábra A). A triamcinolon-acetát négy dilatációs és intralesionális injekciója után endoszkópos megjelenés. B). Három hónapos endoszkópos kezelés után endoszkópos megjelenés.
Három hónappal az utolsó endoszkópos kezelés után a beteg tünetmentes maradt, súlygyarapodással, egyéb emésztési szövődmények nélkül, a bőrelváltozások teljes remissziójával és az EBA kortikoszteroidokkal történő kezelésével. Az utolsó endoszkópiában a nyelőcső nyálkahártyájának aktív elváltozását nem észlelték (5B. Ábra), ezt megerősítette az immunkomplexek hiánya a DIF-ben.
A nyelőcső szűkülete mind az epidermolysis bullosa veleszületett formájában (EBC), mind pedig megszerzett formájában (EBA) bizonyítható, és bár ez a betegség főleg középkorú felnőtteknél fordul elő, olyan gyermekeket is érinthet, akiknél a diagnózis nehezebbé válik . 9.
A nyelőcső érintettsége nem minden EBA-ban szenvedő betegnél fordul elő. Richter és McNutt "szerzett dystrophiás bullous epidermolysis" gyanújáról számolt be egy 56 éves, nyelőcső szűkületű nőnél, akit nem végeztek immunelektron mikroszkóppal. 10 Ray és munkatársai közzétették az EBA gyulladásos bélbetegséggel járó, diszfágia nélküli esetét, amelyben az endoszkópia nem mutatta a nyelőcső elváltozását, bár a bőrbiopszia IgG és C3 lerakódásokat mutatott a dermo-epidermális csomópontban. 11 A nyelőcső EBA-ban való szórványos szerepét magyarázó hipotézisek között szerepel az a tény, hogy ebben a patológiában a bőr-nyálkahártya elváltozások előfordulása alacsonyabb, mint az EBC-ben megfigyelhető, és az, hogy felnőtteknél a nyelőcső kaliberje nagyobb, kevesebb klinikai megnyilvánulást és ennek a patológiának kevesebb kivizsgálását jelöli. Az ok, hogy miért az EBA leginkább érintett területe a proximális harmadik, még mindig nem ismert. Valószínűleg van összefüggés a harántcsíkolt izomszegmens, a nagyobb összehúzódási erő és törékenység között a laphám rétegződött hám és a fibrillák által lehorgonyzott bazális membrán között, ahol a VII kollagén alapvető alkotóelem. 12.
A dysphagia más magyarázattal szolgálhat az epidermolysis bullosa esetében. Az EBA és a daganatos megbetegedések összefüggését Tayara (13) említést tett egy mell- és méh neopláziában szenvedő páciens esetéről, amellett, hogy reumás ízületi gyulladás, artériás magas vérnyomás és nyelőcső szűkület hordozója volt, étkezés közben. Az EBA és az IgA nephropathia összefüggését Miyagawa és mtsai 14 ismertették olyan betegeknél, akiknek a nyelőcső szubtenotikus gyűrűje nem volt tágítással kezelve.
Az EBC-ben gyakori a nyelőcső szűkülete, amely progresszív diszfágiát okoz, ami megismételést igényel dilatációs csövekkel. 9 Egyéb terápiás alternatívákról is beszámoltak, például fenitoin, verapamil és kortikoszteroidok alkalmazásával a bőr gyógyulásának javítása, a diszmotilitás korrigálása és az ödéma csökkentése céljából, de ez hatástalannak bizonyult. tizenöt
A striktúrák endoszkópos kezelésének egyéb lehetőségeiről számoltak be. Ezek közül a kis átmérőjű (6 mm, 8 mm és 10 mm) irányított radiális tágulással rendelkező, jó eredményeket elérő hidrosztatikus dilatációs léggömbök, 8,15, valamint a Carroll és mtsai. éves beteg kiemelkedik EBA-val, valamint a hypopharynx és a proximális nyelőcső szűkületével, a dysphagia jelentős javulását elérve. A visszatérő szűkületek standard kezelésének a TTS léggömb dilatációját állapították meg, mivel ezek kevesebb mechanikai traumát okoznak. 19 A többi, a nyelőcső falának több rétegét magában foglaló, maró, peptikus, anasztomotikus és rosszindulatú szűkületekkel ellentétben az EBA-ban a nyálkahártya és a nyálkahártya izma alig érintett. Ebben az értelemben nem szabad elfelejteni, hogy a 11 mm-nél nagyobb kaliberű szondákkal történő kitágulás mély sérülést okozhat a szerv falában, serkenti a súlyosbodott hegjavítást, későbbi restenózissal, amelyre a kezelés nehezen reagál, ezért a a próbáknak mérsékeltnek kell lenniük.
Vannak más kivételes terápiás alternatívák, mint például a Thornton 20 által javasoltak, akik a nyelőcső szűkületének teljes rekanalizációját a Rosch-Uchida tűvel történő szúrással, majd ballon tágítással érték el. Ez azonban kevéssé ismert módszer és nem komplikációk nélkül. Ha az endoszkópos terápia sikertelen, a teljes vastagbéleltávolítás a vastagbél transzpozíciójával a választott kezelés. Ez egy radikális viselkedés, amely magában foglalja a nagy műtét kockázatát egy jóindulatú evolúcióval rendelkező betegségben. huszonegy
E betegek átfogó kezelésében általában más intézkedésekre van szükség. A gasztrosztómia bizonyos esetekben alkalmazható, mivel minden hátránya ellenére elkerüli a nyelőcső nyálkahártyájának traumáját az élelmiszer lenyelése miatt a szűkület területén, lehetővé teszi a súlygyarapodást, javítja a gyógyulást és csökkenti a nyelőcső beütési epizódjait . A nyelőcső-pihenés ezen formája az étel áthaladásához a dilatációs munkamenet után nasogastricus cső segítségével is megszerezhető, amely lehetővé teszi a szövetek helyreállítására való várást és a nyelőcső átmérőjének növelését.
A nyelőcső érintettségének korai diagnózisa alapvető fontosságú az EBA-ban szenvedő betegeknél annak érdekében, hogy időben és megfelelő kezelésben részesüljenek.
Levelezés: Eduardo Guimarães Hourneaux de Moura.
Av. Dr. Enéas de Carvalho Aguiar 255, Ambuláns épület, hatodik emelet.
Telefon: 05403-900, São Paulo, Brazília. Telefon: 55 1130696460.
E-mail: [email protected].
2010. február 16-án kapott;
elfogadta 2011. május 18-án.
- Emésztési zavarok tünetei és a bélszennyezés kezelése Egészségügyi szakember az iLive-nál
- A kurkuma segít a zsíros máj kezelésében - jobb az egészség
- TÁNC A GYERMEKKORÚ TORZSÁG KEZELÉSÉBEN JAVASOLT JEGYZŐKÖNYV
- Hasnyálmirigy-gyulladás - kezelés
- Kísérleti modellekben hatékony kezelést találnak a krónikus májbetegségek ellen