Írta: 2020. február 03.
Cikkindex
- Endometrium-méh rák
- járványtan
- Kockázati tényezők
- Örökletes méhrák
- Kóros anatómia és molekuláris biológia
- jelek és tünetek
- Diagnózis
- Stádium
- Prognosztikai tényezők
- Kezelés
- Utánkövetés
- Az összes oldal
SZERZŐ: Dra. Luisa Sánchez Lorenzo
A méh egy izmos üreges szerv, amelynek alakja fordított körte. A női medencében helyezkedik el a végbél előtt, a hólyag mögött és érintkezik a hüvelyvel. Mindkét oldalán a felső részén lépjen be a petevezetékbe.
Két részre oszlik:
- Méhtest: a felső kétharmadból áll, és két része van: a szemfenék (a petevezetékek bejárata fölött lekerekített rész) és az isthmus (a méhnyak fölötti régió).
- A hüvely felső részébe nyúló méhnyak vagy méhnyak.
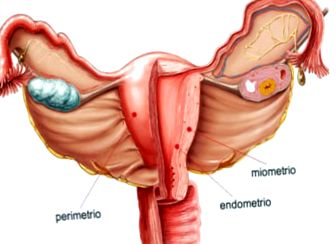
A méhtest fala három rétegből áll:
- Perimetrium: külső serous tunika.
- Myometrium: tunica media, vastag simaizomszövetréteg, amely terhesség alatt kitágul. Itt találhatók a méh fő erei és idegei.
- Endometrium: a myometriumhoz tapadó belső nyálkahártya zubbony. Ez a bélés havonta megújul a menstruáció után.
Vannak jóindulatú méhelváltozások, amelyeket ellenőrizni kell az esetleges szövődmények szempontjából. A mióma jóindulatú daganat, amely a méh izomfalából származik. Az endometriózis az endometrium szövetének jelenléte a méhen kívül, és fokozott kockázatot jelenthet más daganatok kialakulására. A méhdaganatok többnyire az endometriumból származnak e sejtek változásai miatt.
Epidemiológiai adatok
Világszinten a méhrák a nőknél a 7. leggyakoribb daganat, a méhnyakrák után pedig a 2. nőgyógyászati daganat. Becslések szerint 2018-ban 382 000 új esetet (8,4 eset/100 000 nő) diagnosztizáltak, és csaknem 90 000 halálesetet regisztráltak (1,8/100 000 nő). A fejlett országokban ez a leggyakoribb nőgyógyászati rák. Az előfordulási arány ezekben az országokban 14,7 eset/100 000 nő és 2,3/100 000 nő halálozási arány.
Spanyolországban az endometrium rák a nőknél a 4. leggyakoribb daganatos betegség, 2018-ban 6784 új esettel, körülbelül 13,7 eset/100 000 nő/év incidenciával és 3,6 eset/100 000 nő/év előfordulási gyakorisággal.
A medián életkor a diagnózis felállításakor 63 év, de az esetek több mint 90% -át 50 évnél idősebb nőknél diagnosztizálják. A betegek 4% -át 40 éves kor előtt diagnosztizálják.
Az esetek 75-80% -át az I. stádiumban diagnosztizálják, 5 éves túlélési arány 90%. Sajnos az 5 éves túlélési arány alacsonyabb, ha regionális (68%) vagy távoli (17%) szórás van.
Kockázati tényezők
Az esetek többségét nem lehet megakadályozni, de a kockázati tényezők csökkentése csökkentheti a betegség kialakulásának esélyét.
Nagyon fontos, hogy minden nő tudatában legyen az endometrium rák kockázati tényezőinek és tüneteinek.
KOCKÁZATI TÉNYEZŐK
Túlzott expozíció ösztrogénekkel:
Életkor, medián életkor a diagnózis felállításakor 62 év.
-
Ha családjában egy első fokú rokon (anya, nővér vagy lánya) szerepel, a kockázat 50 évről nő.
Korábbi kismedencei sugárkezelés egy másik neoplazma esetén.
Örökletes méhrák
Úgy tartják, hogy a jelenleg diagnosztizált endometrium rákok közül csak 2-5% örökletes, ha a beteget 50 éves kora előtt diagnosztizálták, ez az arány 10% -ra emelkedik.
Egy nőnél az endometrium rák kialakulásának kockázata megközelítőleg 2%, de ha örökletes családi szindrómához kapcsolódik, akkor annak kockázata 3-50% között van.
Az endometrium rákhoz leggyakrabban kapcsolódó örökletes szindrómák a Lynch's és a Cowden Sd, utóbbiak ritkábbak, mivel ritkábban fordulnak elő.
Az elmúlt években az örökletes mell- és petefészekrák-szindróma (BRCA1/2) szintén összefüggésbe hozható az endometrium rák kialakulásával, különösen a BRCA1-ben, miközben a BRCA2-vel fennálló kapcsolat továbbra is kétséges. További lehetséges örökletes-családi szindrómák a Peutz-Jeghers Sd és a Li-Fraumeni Sd.
Sd lincs
BRCA 1/2
Sd cowden
Kóros anatómia és molekuláris biológia
Klasszikusan a daganatok osztályozása szövettani, de mivel molekuláris biológiai szinten új ismereteket szereznek, ezeket beépíthetjük további információként, amely lehetővé teszi számunkra, hogy jobban azonosítsuk őket.
Szövettani osztályozás:
Lehetővé teszi a tumorok rétegzését a mutációk száma alapján, képes megjósolni az immunterápia iránti érzékenységet (antiPDL-1), és prognosztikai információkat is szolgáltat.
A klinikai gyakorlatban három immunohisztokémiai technikát (p53, MLH1, MSH2, PMS2, MSH6) és egy molekuláris technikát (POLE mutációk) alkalmaznak közelítés céljából.
Pólus/ultramutált
(5-7%)
MSI/hipermutált
(28-30%)
Kevés a példányszám
(39%)
Serous-szerű/p53 abn
(23–26%)
jelek és tünetek
- Rendellenes nemi szervi vérzés: kardinális tünet (az esetek 90% -áig)
1. 45 év múlva.
Diagnózis
A gyanú bármely jelével és tünetével szembesülve a beteget egy nőgyógyászati irodába kell irányítani értékelésre.
1. Irányított anamnézis: a beteg személyes és családi kockázati tényezőinek összeállítása.
2. Nőgyógyászati vizsgálat: szemlével végzett vizsgálat és kolposzkópia, hüvelyi-hasi vizsgálat, amely lehetővé teszi a méh méretének meghatározását, és egy recto-vaginális vizsgálat a méh méretének közelítéséhez, vagy ha a rectus-hüvelybe beszivárgás septum és parametia gyanúja merül fel. Ne felejtsük el kitapintani a ganglion területeket.
3. Transzvaginális ultrahang: hüvelyen keresztül történő bevezetés egy ultrahangos szondával, amely lehetővé teszi az endometrium vastagságának mérését, a vastagság határértékét általában 3 mm-re állítják be, amely eltérhet attól függően, hogy a páciens pre- és menopauza utáni. Ha a vastagság nagyobb vagy nőgyógyászati vérzés tartósan fennáll, a diagnosztikai vizsgálatokat folytatjuk.
4. Hysteroscopia: a méhnyak és a méh belsejének vizuális vizsgálata vékony, rugalmas csővel. Ennek a tesztnek diagnosztikai és terápiás céljai lehetnek. A méh belsejének közvetlen kilátása lehetővé teszi számunkra, hogy biopsziát készítsünk a gyanú bármely területéről, a polipok, a mióma kivonásáról vagy a vérző területek cauterizációjáról. Helyi érzéstelenítéssel vagy anélkül is elvégezhető, és ambuláns eljárás.
5. Endometrium aspirációs biopszia: minimálisan invazív és ambuláns technika, amely lehetővé teszi a vak biopsziák elvételét a méh és a méh szöge felől. A specificitás nagy érzékenysége a menopauza előtti és a posztmenopauzás nőknél.
6. Biopszia: az endometrium kis töredékének felvétele a gyanús diagnózis megerősítésére.
Ha az endometrium rák diagnózisát megerősítik, kiegészítő vizsgálatokat kell kérni:
7. Tumormarkerek: általában a CA125-et kérik, változó hasznossággal, a szövettan típusától függően.
8. Rektoszkópia és cisztoszkópia: lehetővé teszi a végbél és a hólyag közvetlen vizualizálását, és csak akkor értékeljük, ha nagy a gyanú a tumor behatolására.
9. Képalkotó tesztek:
nak nek. Kismedencei mágneses rezonancia (MRI): a preoperatív stádium kiválasztásának tesztje, mivel ez az, amely a legjobban értékeli a tumor lokoregionális kiterjesztését, különös tekintettel az endometrium vonalának vastagságára, a myometrium belsejében lévő tömegek létezésére, a a myometrium beszivárgása, a méhnyak érintettsége vagy nem, valamint a megnagyobbodott adenopathiák értékelése.
b. Számítógépes tomográfia (CT): nagyon hasznos a lymphadenopathia és a távoli áttétek jelenlétének értékelésére.
c. PET-CT: nagyobb érzékenység, mint a CT vagy az MRI a nyirokcsomó áttétek kimutatásában. Jelenleg, bár széles körben elfogadott a kezdeti kiterjesztési vizsgálat részeként, fő szerepe a kiújulások kimutatásában vagy a helyi kiújulás kezelésében van.
Stádium
A daganat stádiumozása lehetővé teszi számunkra, hogy egyértelműen meghatározzuk annak méretét, helyét, lokális és távoli kiterjedését (metasztázis). A daganat helyes stádiumozása lehetővé teszi számunkra a terápiás stratégia megtervezését. A két alkalmazott osztályozási rendszer a TNM és a FIGO rendszer, utóbbi szélesebb körben elterjedt, de összefüggés van mindkettő között. A FIGO méhnyálkahártya-rendszer utolsó frissítése 2009-ből származik, amelyet jelenleg használunk a méh karcinómák és carcinosarcomák osztályozására. A méh eredetű szarkómák (leiomyosarcomák és endometrium sztrómás szarkómák) a TNM és a FIGO eltérő osztályozását követik.
FIGO 2009 méhrák stádium
I. szakasz
A daganat a méh testére korlátozódott.
AI
A myometrium inváziójának hiánya o Az onkológiai stádium az egyik legfontosabb prognosztikai tényező.
- 1. fokozat: ≤5% nem laphám vagy nem morális szilárd növekedés (jól differenciált).
- 2. fokozat: 6-50% nem laphám vagy nem morális szilárd növekedés (közepesen differenciált).
- 3. fokozat: 50% nem laphám vagy nem morális szilárd növekedés (rosszul differenciált vagy dedifferenciálatlan).
Kezelés
Az endometrium rák kezdeti műtéti kezelése:
A műtét a kezelés gerince. Azoknál a betegeknél, akik endometrioid IAG1 altípusú endometrium rákban szenvednek, és akiknek nincsenek genetikai kívánságaik, bizottságban kell értékelni őket a végleges műtéti kezelés elhalasztása érdekében.
Adjuváns kezelés:
A műtéti megközelítés utáni kezelés alkalmasságát a visszaesés kockázata alapján határozzák meg. Ezek a csoportok klinikopatológiai prognosztikai tényezők alapján készültek.
A relapszus kezelése:
Helyi relapszussal diagnosztizált betegeknél (25-40% között), mielőtt bármilyen kezelést javasolna, a tumor biológiáját, a betegségtől mentes intervallumot, az elváltozások számát és helyét, a korábbi kezeléseket, a reszekcióképességet és a betegek általános állapotát.
Szisztémás relapszusban szenvedő betegeknél a kezelés a szövettan és a molekuláris biológia függvénye. Azoknál a betegeknél, akiknek alacsony fokú endometrioid daganata és pozitív hormonreceptorai vannak, fontolóra veszik a hormonterápiás kezelést. Magas fokú daganatokban vagy nem endometrioid szövettanokban a standard kezelés karboplatint és paklitaxelt tartalmaz. A közelmúltban a másodvonalas és a harmadik vonalbeli immunterápiás kezelések magas válaszarányt mutattak monoterápiában azoknál a betegeknél, akiknél a javító gének hiánya vagy mutáció mutatkozott a POLE-ban vagy kombinációban (pembrolizumab és lenvatinib), függetlenül a javító gének állapotától. Az első vonalbeli immunterápiával már folynak olyan kísérletek, amelyekre még nincsenek eredményeink. Az áttétes betegség összefüggésében a klinikai vizsgálatoknak mindig lehetőséget kell fontolóra venniük.
Terápiás jövő:
A kezdeti stádiumú betegek esetében a cél:
- Tervezzen új detektálási módszereket.
- Őrcsomópont-kezelő protokollok tervezése.
- Tervezzen új hormonterápiákat a termékenység megőrzése céljából, főleg fiatal betegeknél.
- Csökkentse a sugárterápiával kapcsolatos toxicitást.
- A molekulaprofil integrálása az adjuváns kezelésbe úgy, hogy a profiltól függően felmérjék a sugárterápia alkalmasságát a kezdeti szakaszokban, és még tisztázzák a kemoterápia előnyeit a magas kockázatú betegeknél.
Előrehaladott stádiumú betegek számára:
- A legtöbbet vizsgált útvonal az immunterápia és a PI3K/AKT/mTOR (a méhnyálkahártya-rák molekuláris célpontjaival szemben végzett vizsgálatok 70% -a).
- Az immunterápiában az ellenőrző pont gátlói vannak túlsúlyban. Különösen érdekesek az ultra- és a hipermutált csoportokban, mert nagyobb a neoantigének mennyisége, a limfocita infiltráció és a PD1/PDL1 expressziója.
- Úgy tűnik, hogy a PI3K/AKT/mTOR útvonal különösen érdekes a kópiaszám alacsony altípus és az endometrioid altípus szempontjából. A hormonterápiával való kombinációk túlsúlyban vannak. A temsirolimusszal, letrozol-everolimusszal és a temsirolimus-bevacizumabbal végzett klinikai vizsgálatokban már vannak bizonyítékok.
Nyomkövetés
A legtöbb relapszus a diagnózist követő első három évben jelentkezik. A nyomon követés célja a betegség kiújulásának korai felismerése, valamint lehetővé teszi a kezelés életminőségre gyakorolt hatásának ellenőrzését.
A legtöbb visszaesés tüneti, leggyakoribb a vér jelenléte a vizeletben (hematuria), a vér a székletben (rectorrhagia/hematochezia) és hüvelyi vérzés; bemutatása esetén a beteget konzultációra kell irányítani értékelés céljából.
A felülvizsgálatokat a visszaesés kockázata szerint határozzák meg, de általában 3-6 havonta, a kezelés befejezését követő első két évben, majd ezt követően legalább ötödik évig 6-12 havonta.
Minden áttekintésnek tartalmaznia kell egy sor olyan kérdést, amelyek helyi megismétlődés gyanújához vezethetnek bennünket, például vérzés, fájdalom, gyomor-bélrendszeri rendellenesség vagy dysuria előfordulása. Meg kell kérdeznünk a kezelés rövid és hosszú távú káros hatásait is. Az irodában az egészséges életmód szokásainak népszerűsítésére kell felhasználni. Komplett fizikális vizsgálatot kell végezni a ganglionláncok tapintásával és a hasi vizsgálattal. A nőgyógyászati vizsgálat magában foglal legalább egy tükörképes vizsgálatot, két-kétféle vizsgálatot és minden gyanús, újonnan megjelenő elváltozás biopsziáját. A hüvelyi citológia a méhnyakrák nyomon követésében nem ajánlott, sőt helytelen gyakorlatnak számít. A Ca125 tumor marker meghatározása a nyomon követés során megfontolható emelt diagnózisú vagy szerous szövettani betegeknél, de ez nem része a szokásos követésnek.
Tünetmentes betegek képalkotó tesztjei (mellkasröntgen, komputertomográfia vagy hasi ultrahang) 0–30% közötti visszatérést észlelnek, ezért rutinszerűen nem ajánlott. Egyes képalkotó tesztek alkalmasságát a nyomon követés során szintén egyedileg kell értékelni, például a diagnózis idején a FIGO III-IV. Stádiumú eseteiben, ahol mellkas-has-medence komputertomográfia ajánlható. 2-3 év.
A kezelés hosszú távú káros hatásai:
- HDL-koleszterin, ha a minőség többet számít, mint a mennyiség - Spanyol Kardiológiai Társaság
- Növényi antioxidánsok, Parkinson-kór és Alzheimer-kór Táplálkozási és Tudományos Társasága
- Részt vettünk a Spanyol Orvostudományi Társaság elhízásról, cukorbetegségről és táplálkozásról szóló XIV
- A Spanyol Biológiai Társaság értesítője
- Az egészséges és fenntartható táplálkozás, a 21. századi társadalom kihívása - Gaceta Médica