Ez a teljes szöveg egy, a Chilei Egyetem Klinikai Kórházának Orvostani Tanszékének szervezésében 2009. május 29. és szeptember 26. között megrendezett, a Belgyógyászatban folytatott továbbképzés tanfolyamának 2009. évi előadásának szerkesztett átírása. igazgatója Dr. Marna Eugenia Sanhueza.
Az elhízás epidemiológiája
Az elhízás kezelése összetett, mivel a kapott eredmények általában alacsonyabbak az orvosok és a betegek elvárásainál, annak ellenére, hogy ez egyre elterjedtebb probléma, amint azt a következő adatok mutatják:
- Az Egyesült Államokban az elhízás gyakorisága 40 év alatt 3% -ról 30,9% -ra nőtt, 2000-ben a férfiak 28% -át és a nők 34% -át érintette.
- Hat évnél idősebb gyermekeknél és serdülőknél a túlsúly és az elhízás szintje 25 év alatt megháromszorozódott, 4,6% -ról 15,5% -ra nőtt ebben az időszakban.
- A kóros elhízás 10 év alatt 3% -ról 5% -ra nőtt.
- Az Egészségügyi Világszervezet (WHO) becslése szerint a 30 kg/m2-nél nagyobb testtömeg-index (BMI) által meghatározott elhízás a világon 302 millió embert érint.
Az elhízás epidemiológiai magatartásának elemzése a különböző országokban azt sugallja, hogy a következő tíz évben az Egyesült Államok lesz az ország, ahol ez az állapot a legelterjedtebb, közel 50% -kal. Latin-Amerikában 2020-ban Brazília hozzávetőlegesen 25% -os elterjedtséget fog elérni, míg más országokban köztes értékek lesznek (1. ábra).
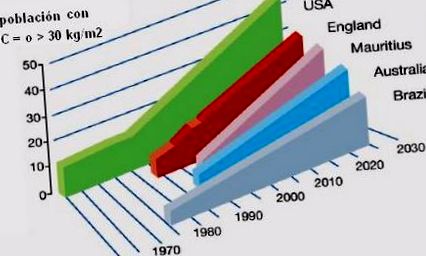 |
| 1.ábra. Az elhízás történelmi, jelenlegi és jövőbeni előfordulása. |
A 2003-ban Chilében végzett nemzeti egészségügyi felmérés adatai azt mutatják, hogy a globális elhízás 1999 és 2003 között növekedett, globális prevalenciája 22% volt, a nőknél 25%, a férfiaknál 19%. Van különbség korcsoportonként is: 25 éves kortól a prevalencia jelentősen megnő, 40 év alatt eléri a 40% -ot, részben ennek az időszakban megfigyelt magas mozgásszegény életmódnak tulajdonítható, amely elérte a 89, 4% -ot globálisan (2. ábra).
| 2. ábra. Túlsúly, elhízás és kóros elhízás. Nemzeti Egészségügyi Felmérés, 2003, Chile. |
Az elhízás etiológiája
Az elsődleges elhízás, amelyet az energiafelhasználáshoz viszonyított túlzott kalóriabevitel okoz, sokkal gyakoribb, mint a másodlagos elhízás, amelyben a súlygyarapodás más patológiáknak köszönhető, amelyek együttesen az elhízás eseteinek legfeljebb 8% -át magyarázzák.
A másodlagos elhízás okai:
- Genetikai okok, például Prader Willy-szindróma.
- Hypothalamicus daganatok, a jóllakottság és az étvágyközpontok bevonásával.
- Pszichiátriai okok, például depresszió, manna és antipszichotikus kezelések.
- Endokrinológiai okok, amelyek közül kiemelkedik a dekompenzált hypothyreosis és a hypercortisolism vagy a Cushing-szindróma, amelyek jelentős és gyors súlygyarapodást okozhatnak más megnyilvánulások mellett.
- Végül a súlygyarapodás oka lehet a májcirrhosis, szívelégtelenség vagy nephroticus szindróma miatt másodlagos ödémás szindrómák miatti folyadékretenció, ami megnehezíti a beteg táplálkozási értékelését ilyen körülmények között.
Derék kerülete és metabolikus szindróma
A hasi elhízás nagyon fontos kockázati tényező a szív- és érrendszeri betegségek vagy a cukorbetegség kialakulásában mellitus és még relevánsabb, mint a BMI. A haskörfogat, amelyet a köldöktől elölről az L4 és L5 közötti pontig hátul mérnek, áthaladva a csípőgerinceken, megbízhatóan képviseli a zsigeri zsírlerakódásokat, amelyek felelősek a megnövekedett anyagcsere-kockázatért (1).
2001-ben az ATP III vizsgálat a metabolikus szindrómát az alábbi kritériumok közül legalább három megléte alapján határozta meg: a derék kerülete nagyobb, mint 102 cm férfiaknál és 88 cm nőknél; trigliceridek szintje = /> 150 mg/dl; a HDL-koleszterinszint csökkentése férfiaknál 40 mg/dl, nőknél 50 mg/dl alatt; megnövekedett vérnyomás = /> 130/85; és éhomi vércukorérték = /> 110 mg/dl.
2005-ben a Nemzetközi Diabétesz Szövetség (IDF) új diagnosztikai kritériumokat állapított meg a metabolikus szindrómára, és meghatározta a derék kerületét, amely két vagy több, korábban említett kritériumhoz kapcsolódik, de éhomi vércukorértékkel = /> 100 mg/dl helyett 110 mg/dl, vagy cukorbetegség jelenléte mellitus 2. típus. Ezenkívül megállapította, hogy a hasi kerület határértéke az etnikumtól függ, mivel korábbi vizsgálatokat az amerikai populációban végeztek. Az európaiaknál a határértéknek a férfiaknál 94 cm-re, a nőknél 80 cm-re kell csökkennie; az ázsiaiaknál és a dél-amerikaiaknál pedig még alacsonyabbak az értékek: férfiaknál 90, nőknél 80 cm.
2005-ben az Amerikai Kardiológiai Szövetség meghatározása fenntartotta az ATP III kritériumokat, megállapítva a derékkörfogat különbségeit az amerikai vagy az európai lakosság szerint a Nemzetközi Diabétesz Szövetség kritériumai szerint, míg a többi populációnak saját tanulmányait kellett elvégeznie hogy meghatározza a határértékeket. A chilei Endokrinológiai Társaság konszenzusa megállapítja, hogy mindaddig, amíg nincsenek nagy vizsgálatok a chilei populációban lévő határértékek megállapítására, továbbra is az ATP III vizsgálatban vagy az Amerikai Kardiológiai Szövetségben szereplő kritériumokat kell alkalmazni.
Az NHANES-tanulmány (Országos egészségügyi és táplálkozási vizsgálati felmérés) vizsgálta a metabolikus szindróma előfordulását az ATP III és a WHO kritériumai szerint 20 évnél idősebb felnőtteknél 1988 és 1994 között, és megállapította, hogy ez az Egyesült Államok lakosságának 24% -át érinti, de nagy etnikai különbségek vannak: mexikóiak - az amerikaiak a legmagasabb prevalencia (32%) és a nemek szerinti különbségek: A mexikói-amerikai és az afro-amerikai nőknél nagyobb volt a metabolikus szindróma aránya, mint a férfiaknál (2). Chilében a 2003. évi egészségügyi felmérés kimutatta, hogy a lakosság 22,6% -a szenved metabolikus szindrómában az ATP III kritériumok szerint, és hogy ez a szám sokkal magasabb a 40 évesnél idősebb embereknél, ami megerősíti annak fontosságát, hogy a metabolikus szindróma bármely felnőtt betegben, nemcsak elhízott betegeknél.
Egy nemrégiben megjelent publikációban az NHANES 1999 és 2004 közötti tanulmányainak adatai alapján vetítés készült arról, hogy mi fog történni a BMI-vel és a derék kerületével a nemek szerint a különböző versenyeken, és becslések szerint bár az elhízás a BMI, a derék kerülete jelentősen megnő, különösen a női nemnél. Ezért nemcsak a BMI-t kell rizikófaktorként értékelni, hanem a derék kerületét is (1).
Egy másik tanulmányban különböző kardiovaszkuláris kockázati paraméterek jelenlétét hasonlították össze, például artériás hipertónia, megnövekedett LDL-koleszterinszint, csökkent HDL-szint, emelkedett trigliceridszint, cukorbetegség, dohányzás, 50 éves kor előtti szívizominfarktus családtörténetében és magas C- reaktív fehérje három alanycsoportban: normális BMI-vel és derékmérettel; normál BMI-vel és megváltozott derékmérettel; és megváltozott BMI-vel. Megfigyelték, hogy a megváltozott derékkörfogatú és normális BMI-vel rendelkező emberek gyakrabban mutatnak be más kardiovaszkuláris kockázati tényezőket, ami megerősíti azt a koncepciót, hogy minden betegnek meg kell mérnie a derékkörfogatát, függetlenül a BMI-jétől (2).
Ezután az elhízás kezelésének jelenlegi fogalmait vitatják meg, ideértve a nem farmakológiai intézkedéseket, például az étrendet, a testmozgást és a viselkedéskezelést, valamint a másodlagos terápiákat, beleértve a farmakológiai kezeléseket és a bariatrikus sebészetet.
Az elhízás nem gyógyszeres kezelése
Az Egyesült Államokban végzett tanulmány keretében a Általános Orvostudományi Osztály a New York-i Presbiteri Kórházban, a Columbia Egyetem Orvosi Központjában 256 beteget vettek fel, akik egy kérdőívre válaszolva megkérdezték, hogy kaptak-e ajánlásokat a fogyásra az őket kezelő orvostól vagy nővértől. Nagyon alacsony volt azoknak a betegeknek az aránya, akik ajánlásokat kaptak testsúlyuk csökkentésére vagy fogyására, testmozgási ösztönzőket vagy szakorvoshoz fordítást, még elhízott, cukorbeteg vagy hipertóniás betegeknél is. A kezelőorvosok gyakrabban tették ezeket az ajánlásokat, mint a rezidens orvosok vagy nővérek. Ez azt mutatja, hogy ha egy elhízott beteget kezelnek, aki más kórképért folyamodik, akkor csak a konzultáció oka oldódik meg, és az elhízás kezelésére való hivatkozások elmaradnak, az összes következményével együtt (3).
A mindennapi gyakorlatban az a probléma, hogy nem tartják be ezeket a nem farmakológiai intézkedéseket, mivel az embereknek nehézségei vannak az új szokások elsajátításában, mind az evés, mind a fizikai aktivitás terén. Ez utóbbi Chilében nagyon releváns, ha a mozgásszegény életmód magas százalékát vesszük figyelembe, így az esetek túlnyomó többségében a nem farmakológiai intézkedések nem elegendőek az egyén számára a súlycsökkentési célok eléréséhez, és szükséges a farmakológiai kezeléshez folyamodni.
Az elhízás farmakológiai kezelése
Az elhízás kezelésére szolgáló farmakológiai arzenál nagyon korlátozott, mivel nem sikerült olyan gyógyszereket felfedezni, amelyeknek olyan hatékony eredményei vannak a súlykontrollban, mint olyanoknál, amelyek rendelkeznek gyógyszerekkel a cukorbetegség vagy a dyslipidaemia kezelésére.
A szibutramin egy norepinefrin és szerotonin újrafelvétel-gátló, amelynek klinikai hatása a fokozott teltségérzet, és nem anorektikus. A sibutraminnak a placebóval összehasonlított különféle tanulmányaiban kimutatták, hogy ez a gyógyszer a testtömeg jelentős csökkenését, 4 és 8 kg közötti csökkenést eredményezi a 12–52 hetes utókövetések során, miközben ez a csökkenés fennmarad. A szibutraminnal kapcsolatos probléma a magas kereskedelmi értéke, amely hozzáférhetetlenné teszi az elhízott emberek többségét.
A fluoxetin olcsóbb alternatíva; Az elhízás kezelésének korai szakaszában alkalmazható magas szorongású betegeknél, három-négy hónapos időszakokban, miközben új étkezési szokásokat sajátítanak el. A 90-es években számos olyan publikáció jelent meg ezzel a gyógyszerrel, amelyek eltérõ eredményeket mutattak a súlycsökkenés szempontjából, de ennek alkalmazása mégis megfontolható néhány olyan betegnél, aki megfelel a fent említett tulajdonságoknak (4).
Az elhízás kezelésére jóváhagyott másik gyógyszer, az Orlistat hatásmechanizmusa a hasnyálmirigy és a gyomor lipázának gátlása, amely megakadályozza a trigliceridek hidrolízisét és későbbi felszívódását. A placebóval kontrollált orlisztáttal kapcsolatos különféle vizsgálatok szignifikáns súlycsökkenést mutattak ki ezzel a gyógyszerrel, 3–8 k tartományban. Az ezekbe a vizsgálatokba bevont betegek száma nagyon változó, de közülük a legjobb esetben, amelybe 1000-nél több beteget vontak be, 5,8 k-os súlycsökkenést figyeltek meg, a négyéves követés során csökkent a cukorbetegség előfordulása év: a cukorbetegség előfordulása a placebóval kezelt betegeknél 9% volt négy év végén, míg az orlisztáttal kezelt betegek csoportjában ez az arány 6% volt. Ez a csökkenés a cukorbetegség előfordulásában sokkal szignifikánsabb volt a csökkent glükóztolerancia esetén, a cukorbetegség kumulatív előfordulása 45% -kal csökkent. Ezért bár az orlisztát nem eredményez ilyen jelentős súlyváltozásokat, jótékony hatásai vannak a cukorbetegség megelőzésében glükóz intoleranciában szenvedő és elhízott betegeknél (5).
Az életmódváltás nélküli gyógyszeres monoterápia nem jár jó eredménnyel. Összehasonlítva a monoterápiát, a rövidebb monoterápiát, az étkezési szokások változásával kapcsolatos tanácsadást, a pusztán az életmód megváltoztatásán alapuló kezelést és a kombinált terápiát, azt figyelték meg, hogy a gyógyszeres kezelés és az életmódváltozás társulása a legjobb eredményeket elérő modalitás. A fentiek megerősítik, hogy az elhízás kezelésére szolgáló gyógyszert soha nem szabad feltüntetni, ha korábban még nem végeztek legalább egy tanácsot a megfelelő étrendről és fizikai aktivitásról (6).
A farmakológiai terápiák káros hatásokat okozhatnak: az orlisztát esetében a leggyakoribb a steatorrhoea, a puffadás és a meteorizmus; A fluoxetin az idegesség, izzadás és remegés leggyakoribb mellékhatásai; a szibutramin a vérnyomás emelkedését okozhatja, bár ez a növekedés nem haladhatja meg a szisztolés nyomáson a 4,6 Hgmm-t, a diasztolés nyomáson pedig a 2,8 Hgmm-t, a 44–45 hétig tartó nyomonkövetési vizsgálatok szerint; a pulzus enyhe növekedését is okozhatja. Bár ezek a káros hatások nem túl jelentősek, körültekintően kell eljárni a sibutraminnak a magas vérnyomásban szenvedő betegeknél történő feltüntetésekor, valamint az orlistat vagy a fluoxetin alkalmazásának értékelésekor (7).
Az elhízás műtéti kezelése
Ha a farmakológiai kezelés nem elegendő, mérlegelni kell a műtéti kezelés lehetőségét. Jelenleg ezt csak a 40 év feletti BMI által meghatározott kóros elhízásban, vagy a 35 feletti BMI és egyéb társbetegségekben szenvedő betegeknél vesszük figyelembe, különös hangsúlyt fektetve a cukorbetegségre. mellitus 2. típus. Az Amerikai Diabetes Szövetség már beépítette jegyzőkönyveibe azt az elgondolást, hogy a 35-nél nagyobb BMI-vel rendelkező diabéteszes és elhízott betegek bariatrikus műtétre.
A rendelkezésre álló sebészeti technikák változatosak: azoktól, amelyek a bél felszívódásának mechanizmusain keresztül hatnak, például biliopancreaticus eltérítés vagy kitérő gyomor en Y de Roux, még más korlátozó is, mint a gyomorszalag. Gyakran félnek a műtéti kezelés jelzésétől, még azoknál a betegeknél is, akik megfelelnek a megállapított követelményeknek, de ez megalapozatlan. A legfontosabb az, hogy körültekintően ellenőrizzük, hogy a beteg megfelel-e nemcsak a műtéti kezelésre megállapított súlykorlátoknak, hanem azt is, hogy minden feltételnek megfelel-e a műtét utáni fizikai és pszichológiai változásokkal szemben.
A bariatrikus műtét jelentős súlycsökkenést eredményez, szemben a csak orvosi terápiával fenntartott betegekkel. A sebészeti technikákon belül a kitérő A gyomor okozta a legfontosabb fogyást, amely a műtétet követő első évben akár 40% -ot is elérhet, bár hosszú távú, akár 10 éven át tartó megfigyelés során megfigyelték, hogy ezek az alanyok hajlamosak részben visszanyerni súlyuk, 20 kg-os növekedéssel. Ennek a helyzetnek a megelőzése érdekében nagyon fontos a preoperatív értékelés és a multidiszciplináris csapatmunka pszichológusokkal, pszichiáterekkel, táplálkozási és kineziológusokkal, mivel a betegnek műtét után változtatnia kell életmódján, hogy az eredményeket időben megőrizhesse ( 8).
A Chilei Egyetem Klinikai Kórházában egy olyan betegségben szenvedő, elhízott betegek csoportjában végzett vizsgálatban, akiket bariatrikus műtéttel kezeltek, és öt évig követték a BMI soros értékelésével, kiderült, hogy az első évben az operációs alanyok átlagosan 40-ről 30-ra csökkentették BMI-jüket. A későbbi nyomon követés során ez a BMI stabil maradt, köszönhetően egy multidiszciplináris csoport támogatásának, amelynek munkája a beavatkozás előtt legalább hat hónappal kezdődött (9).
A bariatrikus műtéttel járó szövődmények aggodalomra adnak okot, amikor ilyen típusú beavatkozást jeleznek. Azonban Adams tanulmányában, amely két elhízott páciens, egy műtéttel kezelt és egy kontrollcsoport halálozását hasonlította össze, orvosi kezelésben részesült, a műtéti csoport összhalandósága szignifikánsan alacsonyabbnak bizonyult, mint a kontrollcsoporté; és az ok által elválasztva a kardiovaszkuláris mortalitás, a cukorbetegség vagy a rák szintén szignifikánsan alacsonyabb volt, mint a kontroll csoport. Az erőszakos okok miatti halálozás magasabb volt a műtéten átesett csoportban. A 18 éves követés során a kontrollcsoportban a túlélés jóval alacsonyabb volt, mint a műtéten átesett betegek körében, különösen a 45-nél nagyobb BMI-vel rendelkező betegeknél. Ez azt mutatja, hogy a műtét nem csak csökkenti a súlyt, hanem a kockázatot is kardiovaszkuláris és metabolikus okokból bekövetkezett haláleset (10).
Egy másik, nemrégiben készült tanulmányban a halálozást a műtét után harminc napon belül értékelték; 0,3% -os értéket találtak, és az egyéb szövődmények, például a mélyvénás trombózis előfordulása is alacsony volt. Ezért az azonnali posztoperatív szövődmények nem gyakoribbak, mint más típusú műtéteknél, és a preoperatív súlycsökkentés hozzájárul ezek csökkentéséhez (11).
2004-ben közzétették a Buchwald-metaanalízist, amely több mint 22 000 morbid elhízott beteget érintett, akiket bariátriai műtéttel kezeltek; Az eredmények azt mutatták, hogy a cukorbetegek nagy százaléka képes volt abbahagyni a hipoglikémiás terápiákat és fenntartani a normális vércukorszintet, vagy jelentősen csökkenteni a cukorbetegség kezelésére használt gyógyszerek dózisát. Ezek az eredmények alátámasztják a műtéti indikációt olyan betegeknél, akiknek a BMI-értéke meghaladja a 40-et (12).
A Chilei Egyetem Klinikai Kórházában néhány metabolikus paraméter és társbetegség alakulását értékelték ugyanabban az elhízott betegek csoportjában, akiket kitérő a fent említett gyomor; Ezen betegek közül negyven cukorbeteg volt, és három hónap elteltével az éhomi glikémiás értékek csökkenni kezdtek, és egy év múlva ezek az értékek 100 mg/dl alá estek, és a glikozilezett hemoglobinszint normalizálódott. Ezenkívül a 40 beteg közül 39-en oldották meg cukorbetegségüket, és semmiféle farmakológiai terápiára nem volt szükségük; a másik beteg javította korábbi állapotát. Csökkent a dyslipidaemia és a vérnyomásszint is (9).
- Gyermekkori elhízás és metabolikus szindróma (I) epidemiológia - Medwave
- A gyermekkori elhízás megelőzése I. jelenlegi helyzet Chilében - Medwave
- Elhízás, cukorbetegség és mediterrán étrend - Medwave
- Személyiség és elhízás - Medwave
- Az "anya" és az "anya" szavak eredete A jelenlegi Piura spanyol egyetem
